Os Grandes Números da Segurança do Paciente
É importante explicitar primeiro os números da Segurança do Paciente, para assim ver a estrutura do tema, seus principais fatores e o peso que cada um tem de incidência sobre o total. Depois de sinalizar os problemas, definiremos os objetivos de trabalho e as possíveis soluções. Os números nos guiam e ajudam a definir nossas prioridades.
Surpreendem as diferenças de qualidade de serviço entre alguns setores econômicos e com bastante similaridade em todo o mundo. Se a Saúde fosse um setor industrial, estaríamos tratando de atingir o 6 – SIGMA. Centenas de empresas industriais já atingiram esse nível, são de 3 a 4 produtos com defeitos a cada um milhão de produtos. Na Saúde morrem, por erros de procedimentos, até 6 por cada mil pessoas que são admitidas no hospital1. Ou seja, morrem na Saúde 6.000 por cada milhão e na indústria são 4 erros por milhão. A diferença é que a Indústria é 1.500 vezes mais segura que a Saúde.
Na indústria da aviação morreram 257 pessoas no total em acidentes aéreos em 2019. O valor dos últimos 6 anos é menor que 400 vidas perdidas por desastres aéreos. Para igualar esse número de 400 mortes, por erros, por ano, na Saúde necessitamos apenas um hospital de 915 leitos, ou seja, um único hospital iguala a todas as mortes da aviação.
Por que isso?
Ainda não estamos fazendo o suficiente
Os procedimentos hospitalares estão, em muitos casos, no começo da curva de implementação da Qualidade.
Como exemplo podemos citar as 5.000.000 mortes, no mundo, por ano por infecções hospitalares2. A OMS lançou em 2005 o primeiro desafio global para higienização das mãos. Faz apenas 15 anos, que tivemos que instruir a todo o setor sobre a necessidade de lavar as mãos. Como se Florence Nightingale3 (1820-1910) não tivesse deixado nenhuma mensagem clara a respeito da importância da higienização há 150 anos.
Estamos no início de uma disciplina de Qualidade e Segurança do Paciente e ainda não estamos fazendo o suficiente.
A Segurança do Paciente é uma disciplina inclusa na Qualidade, ou Quality Assurance, ambas utilizam muitas ferramentas em comum, mas a Segurança estuda o Erro, enquanto a Qualidade procura a eficiência dos resultados. Por exemplo, um paciente pode morrer por uma atenção demorada perante um infarto, mas isso não é um erro, é um problema de Qualidade.
Os Eventos Adversos (EA) são considerados “erros com dano”.
Para um erro acontecer podemos ter problemas com processos, com pessoal, com gerenciamento, sendo que mais de 95% das vezes o erro está no sistema: processo + tecnologia e poucas vezes no fator unicamente humano.
Falhas de comunicação, falta de informação, de protocolos e uma série de outras condições inseguras do sistema, podem levar à falta de confiança entre profissionais e pacientes, tornando-se condições de alto risco e denunciando a falta de segurança.
Quase eventos (near misses em inglês) são incidentes que estavam perto de chegar a ser um Evento Adverso mas não chegaram ao final do processo e por isso não são um EA.
Estes quase incidentes ou acidentes prontos para acontecer representam uma excelente oportunidade para aprender sobre o contexto do potencial erro e assim evitar que o erro chegue a acontecer.
No mundo os EA causam 4,8 MILHÕES4 de morte a cada ano e são a terceira causa de morte no EUA, depois do câncer e problemas cardiovasculares.
Quando se lançou em 1999 o Manifesto do Institute of Medicine5, se denunciavam de 44.000 a 100.000 mortes por ano em EUA. Número que agora se estima de 200.000 a 400.000 por ano. Esse aumento se deve a uma mais saudável informação e mais autodenúncias. E é reconhecido que o problema de Qualidade está ainda longe de ser resolvido, mesmo existindo numerosas organizações trabalhando no tema.
– Se tomássemos o menor número de EA – 200.000 por ano – e dividirmos por 33 milhões de internações nos hospitais, nos dá uma probabilidade de 6/1000 mortes por internações nos EUA.
– Se considerarem as 4,8 milhões no mundo de mortes por EA e dividimos por 800 milhões de internações hospitalares, também nos dá 6/1000 mortes por internações.
No Brasil, com 20 milhões de internações6, seriam 120.000 mortes por ano devido aos EA e também 6/1000 mortes por internação, embora o número possa ser ainda maior e chegar 300.000 mortes por ano.
Um estudo de Christiane Santiago Maia7, realizado no Brasil entre 2014 e 2016, indica uma alta variação de mortes de pacientes por EA em 2015, 104.000 a 434.0008. As subnotificações dos EA no Brasil interferem diretamente no índice de EA no país.
O número de erros é maior em países em desenvolvimento, onde a chance de pessoal escasso e com jornadas muito extensas, a falta de comunicação adequada, a falta de equipamento e de medidas de prevenção nos processos, aumentam ainda mais os índices dos EA.
De acordo II Anuário da Segurança Assistencial Hospitalar no Brasil 9 publicado em 2018, os pacientes expostos a Eventos Adversos nas internações hospitalares no Brasil consumiram um montante de leitos-dia que permitiria internar mais 2.923.717 brasileiros, correspondendo a um aumento de 15% nas internações hospitalares no Brasil.
Se relacionamos este número com os 20 milhões de brasileiros que são admitidos num hospital a cada ano, nos dá aproximadamente 15% de recursos da atenção hospitalar destinados a atender EA, estando de acordo com a estimativas da OCDE10, que também apresenta que os custos com os problemas de segurança do paciente no mundo chegam a 15% do total de gastos.
Parece assim se confirmar o valor de 15% do gasto desperdiçado pelos EA, o que deveria chamar a atenção dos gestores de hospital com relação à Qualidade.
– MEDICAÇÃO
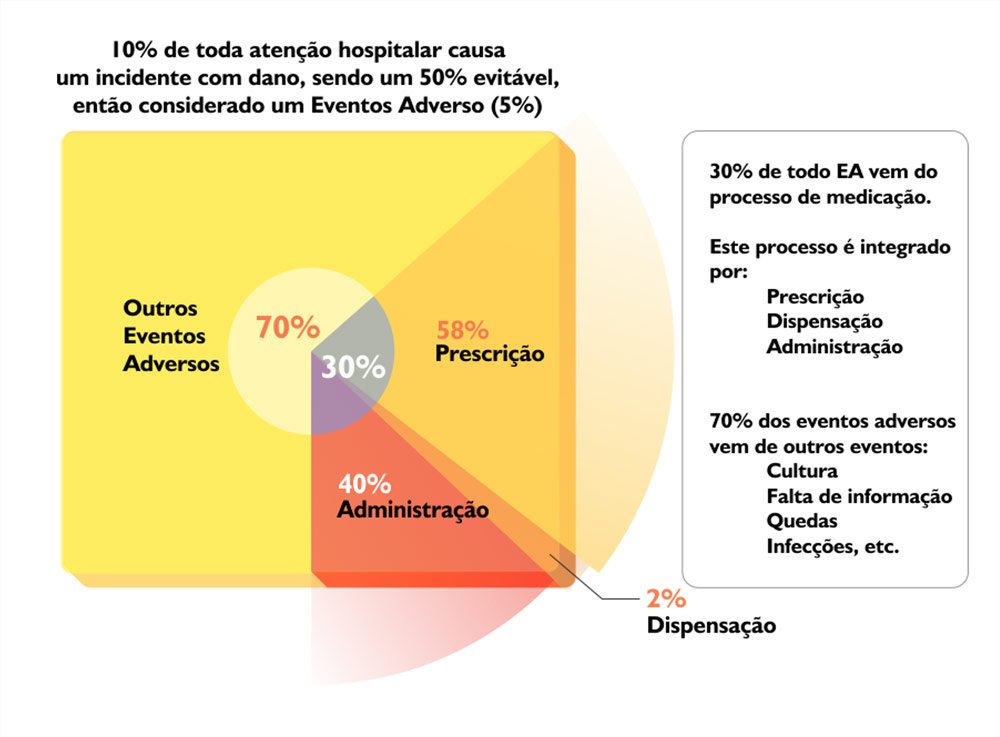
De acordo com a OMS11 10% dos procedimentos têm algum desfecho adverso que segundo outros autores também pode variar entre 8 e 14 % dependendo do país. Em estudos, utilizando Global Trigger Tool, Classen DC12 encontrou 1 EA em cada 3 admissões.
Dr. Robert Watcher13 escreve que em 50%, desses, 10% de EA nas admissões, são evitáveis, mas que 1 em cada 3 EA causa um dano real ao paciente.
Erro é quando o resultado não é o previsto e é diferente do objetivo desse procedimento. Os incidentes inevitáveis são contra-indicações de medicamentos e outros incidentes que entram na probabilidade de acontecer, com esses procedimentos, não sendo considerados erros do profissional.
De acordo com David W. Bates14, os 30% de todos os EA do hospital acontecem no processo de Medicação que inclui: 1) Prescrição médica, 2) Dispensação pela Farmácia e 3) Administração dos medicamentos pela equipe de Enfermagem.
Bibliografias apresentam uma variação entre as principais causas de EA por medicamentos. Estudos citam variações de 20%15 até 40%16 de EA causados por erros na administração de medicamentos que estão relacionados à reconciliação medicamentosa nas etapas de admissão, transferência e alta de pacientes. Destes, 20%17 resultam em danos ao pacientes.
De acordo com o boletim de farmacovigilância18 apresentado pela ANVISA os erros mais comuns estão relacionados à dose, tipo ou volume de diluente, omissão de medicamentos e hidratação via incorreta.
- Os erros foram mais notificados nas enfermarias (66,4%)19 nas enfermarias
- A categoria mais comum de erro foi a omissão de medicamento (31,4%)20
- Os grupos de medicamentos mais comuns foram os utilizados para tratar problemas cardiovasculares (20,1%)21
- E os que atuam no sistema nervoso central (10%)22
- Os erros relacionados ao horário foram (77,3%)23 24
- À dose administrada (14,4%)25
- À via de administração (6,1%)26
- Ao uso de medicamento não autorizado (1,7%)27
- E os erros ocorreram principalmente com medicamentos utilizados por via parenteral (48,5%)28 e oral (46%)29
Na Inglaterra, estima-se que ocorram 237 milhões30 de erros de medicação anualmente. Destes, cerca de 50% são erros de administração, com potencial mínimo ou nulo de dano clínico. Isso indica 4 erros de Medicação por admissão, ou aproximadamente 1 erro de medicação por dia de permanência.
No Brasil estudos realizados em todas cinco regiões do pais demonstrou que 30%31 das doses administradas continham alguma falha.
Muitos países sofrem com problemas de qualidade e segurança do paciente. A complexidade da medicina moderna aumenta o perigo, com medicamentos cada vez de maior risco.
Diante dos grandes números e problemas é preciso se desdobrar para criar processos e protocolos capazes de atuar nesses grandes riscos.
As perdas em vidas e na economia são enormes.
– INFECÇÕES HOSPITALARES
As infecções32 associadas aos cuidados de saúde ocorrem em 10% dos pacientes hospitalizados.
Estima-se que 125.000 brasileiros morrem anualmente por infeções de hospital.
As infecções podem ter diversas causas como falta de higienização das mãos, falta de técnica de antissepsia, quebra de técnica durante a inserção de cateter ou mudança de lugar de inserção de cateter. Diversos motivos relacionados aos cateteres possibilitam infecções33.
Os diversos tipos de EA infelizmente permitem apresentar mais tristes números da saúde:
As infecções causadas por sepse34 geralmente não são diagnosticadas com antecedência suficiente para salvar a vida de um paciente e geralmente são resistentes aos antibióticos, com isso elas podem levar rapidamente à deterioração das condições clínicas dos pacientes, afetando cerca de 30 milhões de pessoas em todo o mundo.
Estima-se que 3 milhões35 de recém-nascidos e 1,2 milhão36 de crianças sofram de sepse por ano no mundo.
De acordo com Global Guidelines for the Prevention of Surgical Site Infection37 produzido pela OMS, as infecções estafilocócicas ocorrem regularmente em pacientes hospitalizados e podem acontecer em feridas pós operatórias, pneumonia, bacteremia relacionada ao cateter. O staphylococcus aureus pode ocorrer em 80%38 das cirurgias.
Diante de tudo isso é de extrema importância a prevenção de infecções e o treinamento dos colaboradores para diminuir seus riscos.
– LESÃO POR PRESSÃO
Infelizmente as lesões por pressão também são altas. Estimativas nos EUA indicam que aproximadamente 2,5 milhões39 de pacientes por ano desenvolverão uma lesão por pressão e que 60.000 pacientes por ano morrem devido complicações relacionadas a essas lesões.
Além das dores e desconforto provocadas pelas lesões, ela está diretamente ligada aos riscos de graves infecções. E ganham mais relevância de acordo com a criticidade dos pacientes internados. Por isso se deve investir na prevenção de lesões nos pacientes.
Existem treinamentos de prevenção de lesão por pressão disponibilizados por diversas instituições voltadas à Saúde como a Agency for Healthcare Research and Quality (AHRQ40), OMS,ANVISA41.
– QUEDA DO PACIENTE
As quedas são muito relatadas nos hospitais em todo mundo. As maiores taxas estão entre os idosos42 e estão associadas ao aumento do tempo de internação dos pacientes.
Os percentuais de queda variam bastante de acordo com as especialidades dos hospitais, com isso os índices possuem um grande intervalo de variação de 1,4 a 13,0 quedas / 1000 pacientes-dia43. Muitas vezes resultam em hematomas, escoriações, sangramentos e ferimentos graves, como fraturas que podem levar ao óbito7. Também geram um aumento de 6,3 dias44 a mais de internação aos pacientes e o custo médio operacional para uma queda é cerca de US $ 14.200 nos EUA.
Com o objetivo de reduzir esses EA existem conteúdos como aulas, indicadores, vídeos, leituras, ferramentas, protocolos que estão disponíveis45 para o acesso por instituições de saúde como a Agency for HealthCare Research and Quality (AHRQ46), OMS e ANVISA47.
– FALHAS NA IDENTIFICAÇÃO DO PACIENTE
Erros de identificação do paciente podem ocorrer, desde a admissão até a alta do serviço, em todas as fases do diagnóstico e do tratamento dos pacientes. Alguns fatores como falta de estado de consciência, mudança de leito, setor ou profissionais dentro da instituição além de outras circunstâncias no ambiente podem potencializar os riscos na identificação do paciente.
Em cada 1.000 pacientes que recebem transfusões de sangue ou de hemo-componentes, um indivíduo recebe a destinada a outra pessoa, ou seja 1/1000 e em dois terços dos casos, o motivo é a identificação errada da bolsa.
A implementação de processos de identificação dos pacientes produzem reduções significativas na ocorrência de erros relacionados a identificação dos pacientes e para isso são necessário muitos treinamentos para que as equipes entendam a necessidade de cumprir protocolos48.
– PRÁTICAS DE TRANSFUSÃO E INJEÇÕES INSEGURAS
Elas expõem os pacientes ao risco de reações adversas à transfusão e à transmissão de infecções. Dados sobre reações adversas49 à transfusão de um grupo de 21 países mostram uma incidência média de 8,7 reações graves por 100.000 componentes sanguíneos distribuídos.
Para as injeções é possível citar o Guia de diretrizes50 de seguranças para injeções publicado pela OMS.
Nele é citado que as injeções são um dos procedimentos mais comuns da assistência médica e que aproximadamente 16 bilhões de injeções são administradas por ano no mundo.
As injeções causam danos a longo prazos. Trazem um ônus estimado em 9,2 milhões de anos de vida perdidos (DALY = Disability-Adjusted Life Year) por incapacidade e morte em todo o mundo.
Acidentes com agulhas levam à transmissão de diversas doenças e infecções. Também segundo a OMS 40% dessas 16 bilhões de injeções foram administradas com equipamentos de injeção reutilizável, levando a 21 milhões de novos casos de Hepatite B, 2milhões de novos casos de HCV Hepatite C e cerca de 260.000 novos casos de HIV.
ERROS DE DIAGNÓSTICO
Nos EUA estima-se mais de 12 milhões51 de pacientes por ano experimentam um erro de diagnóstico ambulatorial e 50% desses erros de diagnósticos tem potencial para gerar dano. A maioria das pessoas soferá um erro de diagnóstico52 na vida.
TROMBOEMBOLISMO VENOSO
O tromboebolismo venoso53 é uma das causas mais comuns e evitáveis de danos ao paciente, contribuindo para um terço das complicações atribuídas à hospitalização. Anualmente, estima-se que ocorra 3,9 milhões de casos em países de alta renda e 6 milhões de casos em países de baixa e média renda.
CIRURGIA SEGURA
Os cuidados cirúrgicos54 são parte integrante dos cuidados à saúde. São estimadas no mundo 234 milhões55 de cirurgias por ano. Embora as cirurgias possam impedir a perda de vidas também está associada a um risco considerável de complicações e morte. O risco de óbito por cirurgia hospitalar varia entre 0,4% até 0,8% e a taxa de complicações nas cirurgias variam de 3% até 30%56.
Estima-se que as cirurgias em local errado e no paciente errado ocorram em cerca de 1 em cada 50.000 a 100.00057 procedimentos nos EUA, equivalendo a 1.500 a 2.50058 eventos adversos desse tipo por ano.
Os procedimentos de cuidados cirúrgicos inseguros59 causam complicações em até 25% dos pacientes.
Em 2008 a OMS publicou diretrizes com recomendações para garantir a segurança dos pacientes cirúrgicos e diminuir os riscos das cirurgias. Check-list da cirurgia segura60 onde serão verificados pelos membros da equipe cirúrgica antes da anestesia, nome do paciente, qual cirurgia, local da cirurgia, o pulso do paciente, as vias aéreas e os riscos de aspiração do paciente, se há risco de sangramento, se o paciente tem alguma alergia a medicamentos e os nomes e funções dos membros da equipe.
Para enfrentar os desafios da insegurança e desvios de qualidade, de acordo com a OMS, 140 países61 no mundo trabalham com foco em cuidados seguros.
Apesar da busca para o alcance de melhorias, o relatório anual sobre a Qualidade da Saúde Nacional da AHRQ62 continua apontando para a necessidade de uma assistência mais segura como uma grande prioridade. Ele relata que a qualidade e o acesso à saúde permanecem abaixo do ideal e para minorias e grupos de baixa renda, possuem um índice de melhoria de apenas 2,5% ao ano
Para isso são necessárias mudanças profundas, deve haver compromisso tanto pelos indivíduos que trabalham na saúde quanto pelas organizações nas quais eles trabalham:
– É preciso conhecer o tamanho do problema e ter compromisso claro com o redesenho do sistema para alcançar níveis importantes de segurança.
– É preciso reconhecer a importância do trabalho em equipe integrado com pacientes e familiares para melhorar a segurança.
Há sete anos a fundação Patient Safety Movement63 lançou um objetivo audacioso de obter zero mortes evitáveis de pacientes até 2020.
Eles lançaram uma coleção de ferramentas gratuitas para pacientes e hospitais melhorarem a segurança e evitar mortes evitáveis de pacientes. Apesar de inúmeras tentativas o problema não vai melhorar até que as organizações não sejam corajosas o suficiente para lidar abertamente com seu problema e, de forma transparente, estejam mais dispostas e confiantes na necessidade de investir em soluções para eliminar os focos de onde surgem os erros capazes de interferir na segurança do paciente.
Em um ambiente onde existem medicamentos de alto risco, conflitos assistenciais, decisões rápidas e distrações freqüentes é necessária a utilização de Sistemas Automatizados ou informatizados para conduzir os processos, mas sempre com a supervisão e vigilância atenta e contínua dos profissionais de saúde, afinal a redundância é essencial para garantir segurança.
RESUMO
É necessário criar metodologias referentes à segurança do paciente, oferecer sempre educação continuada e o treinamento nos assuntos relacionados com qualidade, atendimento ao cliente, ética, interatividade, melhores resultados, satisfação por parte dos clientes e dos funcionários. Investir na capacidade de aprender e na vontade de ser e fazer o melhor.
Alinhamentos a seguir:
- Ainda não estamos fazendo o suficiente. Temos que fazer mais.
- Procedimento, treinamento, procedimento, treinamento.
- Polir os procedimentos e o treinamento é o primeiro tema.
- Utilizar códigos de barras em todos os elos da cadeia de processos.
- Utilizar Check-list por extenso.
- Aumentar o uso da tecnologia informática.
- Ser redundante com as informações.
- Participar de acreditação hospitalar.
- Possuir um setor de Qualidade e Segurança do Paciente.
- Dar um tempo adequado para cada procedimento.
- Criar uma Cultura de melhorias e evitar a cultura da culpabilidade.
- Nem todo tema no hospital deve ser sigiloso. Necessitamos de mais transparência.
Victor Basso
Diretor de Opuspac Ltda.
Opuspac University (universidade corporativa – braço educacional da Opuspac Ltda)

Daniela Faria – Farmacêutica CRF/SP 51.617
Gerente de Segurança do Paciente – Opuspac Ltda
Bibliografia
- https://agenciabrasil.ebc.com.br/saude/noticia/2018-08/eventos-adversos-graves-matam-6-pessoas-cada-hora-no-brasil
- https://www.who.int/news-room/fact-sheets/detail/patient-safety
- https://pt.wikipedia.org/wiki/Florence_Nightingale
- https://donate.patientsafetymovement.org/campaign/givingtuesday/c253206
- https://pubmed.ncbi.nlm.nih.gov/25077248/
- https://www.iess.org.br/cms/rep/Anuario2018.pdf
- https://www.scielosp.org/pdf/ress/2018.v27n2/e2017320/pt
- https://www.scielosp.org/pdf/ress/2018.v27n2/e2017320/pt
- https://www.iess.org.br/cms/rep/Anuario2018.pdf
- http://www.itamaraty.gov.br/pt-BR/politica-externa/diplomacia-economica-comercial-e-financeira/15584-o-brasil-e-a-ocde
- https://www.who.int/news-room/fact-sheets/detail/patient-safety
- CLASSEN DC, Resar R, Griffin F, et AL. ‘Global Trigger Tool’ shows that adverse events in hospital may be tem times than previously measured. Health Aff (Millwood) 2011; 30:581-589.
- WACHTER, R.M. Compreendendo a Segurança do Paciente. Porto Alegre: Artmed, 2010; 30-33.
- Bates DW. Incidence of adverse drug events and potential adverse drug events. JAMA.1995;274[1]:29-34
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigil%C3%A2ncia+n%C2%BA+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- https://www.saraiva.com.br/seguranca-do-paciente-5582236/p
- https://www.saraiva.com.br/seguranca-do-paciente-5582236/p
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigilância+nº+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigil%C3%A2ncia+n%C2%BA+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigil%C3%A2ncia+n%C2%BA+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=5765434&_101_type=content&_101_groupId=21
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigil%C3%A2ncia+n%C2%BA+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- http://portal.anvisa.gov.br/documents/33868/2894786/Boletim+de+Farmacovigil%C3%A2ncia+n%C2%BA+08/a82130ea-7f22-4c41-af7c-d5047ad9891c
- https://www.who.int/infection-prevention/en/
- https://proqualis.net/sites/proqualis.net/files/000001477obt2No.pdf
- https://www.who.int/news-room/fact-sheets/detail/sepsis
- https://www.who.int/news-room/fact-sheets/detail/sepsis
- https://www.who.int/news-room/fact-sheets/detail/sepsis
- https://apps.who.int/iris/bitstream/handle/10665/250680/9789241549882-eng.pdf?sequence=8
- https://apps.who.int/iris/bitstream/handle/10665/250680/9789241549882-eng.pdf?sequence=8
- https://www.ahrq.gov/patient-safety/settings/hospital/resource/pressureulcer/tool/index.html
- https://www.ahrq.gov/patient-safety/settings/hospital/resource/pressureinjury/workshop/guide1.html
- https://www20.anvisa.gov.br/segurancadopaciente/index.php/publicacoes/category/diversos
- https://www20.anvisa.gov.br/segurancadopaciente/index.php/publicacoes/item/prevencao-de-quedas
- OLIVER, et al, 2004; CORREA, et al, 2012; BRASIL, 2013
- https://www.ahrq.gov/professionals/systems/hospital/fallpxtraining/workshop/module1/mod1-trguide.html
- https://proqualis.net/preven%C3%A7%C3%A3o-de-quedas
- https://www.ahrq.gov/professionals/systems/hospital/fallpxtraining/workshop/module1/mod1-trguide.html
- https://www20.anvisa.gov.br/segurancadopaciente/index.php/publicacoes/category/diversos
- https://www20.anvisa.gov.br/segurancadopaciente/index.php/publicacoes/item/identificacao-do-paciente
- https://www.who.int/news-room/fact-sheets/detail/patient-safety
- https://apps.who.int/iris/bitstream/handle/10665/250144/9789241549820-eng.pdf?sequence=1
- https://www.iess.org.br/cms/rep/Anuario2018.pdf
- https://www.who.int/news-room/fact-sheets/detail/patient-safety
- https://www.who.int/news-room/fact-sheets/detail/patient-safety
- http://bvsms.saude.gov.br/bvs/publicacoes/seguranca_paciente_cirurgias_seguras_guia.pdf
- http://bvsms.saude.gov.br/bvs/publicacoes/seguranca_paciente_cirurgias_seguras_guia.pdf
- http://bvsms.saude.gov.br/bvs/publicacoes/seguranca_paciente_cirurgias_seguras_guia.pdf
- https://proqualis.net/indicadores/n%C3%BAmero-de-cirurgias-realizadas-no-paciente-errado
- https://proqualis.net/indicadores/n%C3%BAmero-de-cirurgias-realizadas-no-paciente-errado
- http://bvsms.saude.gov.br/bvs/publicacoes/seguranca_paciente_cirurgias_seguras_guia.pdf
- http://bvsms.saude.gov.br/bvs/publicacoes/seguranca_paciente_cirurgias_seguras_guia.pdf
- https://www.who.int/features/factfiles/patient_safety/patient_safety_facts/en/index9.html
- https://www.ahrq.gov/patient-safety/resources/advances/index.html
- https://www.fiercehealthcare.com/hospitals-health-systems/two-decades-after-landmark-iom-report-group-still-fighting-to-convince













